Chạy thận nhân tạo là phương pháp điều trị bệnh suy thận cấp hoặc suy thận giai đoạn cuối, khi thận không còn khả năng lọc bỏ chất cặn bã ra khỏi cơ thể. Nếu đã phải chạy thận nhân tạo do suy thận mạn, người bệnh có thể phải phụ thuộc vào phương pháp này để duy trì sự sống cho đến hết phần đời còn lại hoặc tới khi được ghép thận.
Theo số liệu thống kê của Hội thận học thế giới ước tính, có khoảng 3 triệu người bệnh đang phải duy trì sự sống nhờ phương pháp lọc máu (bao gồm chạy thận nhân tạo hoặc lọc màng bụng) và ghép thận. Riêng tại Việt Nam, số người suy thận giai đoạn cuối cần phải chạy thận nhân tạo là khoảng 800.000 người, chiếm tỷ lệ 0,1% dân số.
BS.CKII Tạ Phương Dung cho biết, tỷ lệ bệnh nhân suy thận mạn phải can thiệp bằng phương pháp lọc máu ở nước ta tương đối cao. Điều này chủ yếu là do việc phát hiện bệnh muộn hoặc/và điều trị bệnh chưa đúng cách dẫn đến suy thận nặng, làm mất chức năng thận. Chạy thận nhân tạo không thể giúp chữa khỏi bệnh thận mà chỉ giúp thực hiện một phần chức năng của thận là lọc máu để duy trì sự sống cho người bệnh. Tuy nhiên, tiên lượng sự sống ở các người bệnh này thường không quá 10 năm.
Việc chạy thận nhân tạo cũng gây tốn kém, mệt mỏi cho cả bản thân và gia đình người bệnh. Với tần suất chạy thận trung bình 3 lần/tuần và mức chi phí khoảng từ 100 – 150 triệu đồng mỗi năm thì đây là một gánh nặng cho bất cứ gia đình nào.
Bệnh suy thận nên được khám chữa đúng cách tại bệnh viện theo phác đồ của bác sĩ. Việc tự ý điều trị tại nhà bằng những phương pháp chưa được kiểm chứng có nguy cơ gây suy thận nặng, dẫn đến phải chạy thận nhân tạo, lọc màng bụng hoặc ghép thận.
Chạy thận nhân tạo cũng có thể gây ra các biến chứng nghiêm trọng như như tắc mạch máu, hạ huyết áp, mất máu… vì vậy người bệnh không nên tự chạy thận tại nhà mà cần đến bệnh viện để bác sĩ điều trị và theo dõi sức khỏe, kịp thời ứng biến nếu có biến chứng xảy ra, đặc biệt là người chạy thận do đái tháo đường.
Chạy thận nhân tạo là gì?
Chạy thận nhân tạo là phương pháp lọc máu bên ngoài cơ thể bằng một loại máy nhằm điều trị bệnh suy thận giai đoạn cuối hoặc suy thận cấp (thường do ngộ độc) khi thận đã mất gần hết hoặc mất hoàn toàn chức năng.
Khi bắt đầu điều trị bằng phương pháp chạy thận nhân tạo, y tá hoặc kỹ thuật viên lọc máu sẽ đặt hai cây kim vào cánh tay của người bệnh. Mỗi kim được gắn vào một ống mềm nối với máy lọc máu. Máy lọc máu sẽ bơm máu qua bộ lọc và đưa máu trở lại cơ thể người bệnh. Trong quá trình này, máy lọc máu sẽ kiểm tra huyết áp, đồng thời kiểm soát mức độ nhanh của máu chảy qua bộ lọc cũng như lượng chất lỏng được loại bỏ khỏi cơ thể.
Bộ lọc có hai phần, một phần cho máu, một phần cho dịch lọc và chúng được ngăn cách với nhau bởi một lớp màng mỏng. Lớp màng này sẽ giữ lại các tế bào máu, protein và những chất quan trọng khác đồng thời loại bỏ các chất thải như urê, creatinine, kali và chất lỏng thừa ra khỏi máu.
Chỉ định chạy thận nhân tạo trong trường hợp nào?
Người bệnh có thể được bác sĩ chỉ định chạy thận nhân tạo dựa trên tình trạng sức khỏe tổng quát, chức năng thận, các dấu hiệu và triệu chứng, chất lượng cuộc sống. Đôi khi người bệnh cũng có thể quyết định việc có chạy thận nhân tạo hay không.
Thông thường, chạy thận nhân tạo được chỉ định người bị suy thận mạn giai đoạn cuối khi mức lọc cầu thận đã giảm xuống rất thấp (<15 ml/ph/1.73 m2) hoặc suy thận cấp do ngộ độc với các triệu chứng như buồn nôn, nôn, sưng tấy hoặc mệt mỏi. Lúc này, bác sĩ sử dụng tỷ lệ lọc cầu thận ước tính (eGFR) để đo mức độ chức năng thận. EGFR được tính bằng cách sử dụng kết quả xét nghiệm creatinin máu, giới tính, tuổi tác và các yếu tố khác. Giá trị bình thường thay đổi theo độ tuổi, cân nặng, giới tính…
Phép đo chức năng thận này có thể giúp người bệnh lập kế hoạch điều trị, bao gồm cả thời điểm bắt đầu chạy thận nhân tạo.
Lợi ích của phương pháp chạy thận nhân tạo
Chạy thận nhân tạo có thể giúp cơ thể kiểm soát huyết áp, đồng thời duy trì sự cân bằng thích hợp của chất lỏng và các khoáng chất khác nhau như kali, natri trong cơ thể. Thông thường, quá trình chạy thận nhân tạo nên được bắt đầu tốt nhất là trước khi thận ngừng hoạt động đến mức gây ra các biến chứng đe dọa tính mạng.
Biến chứng có thể gặp phải khi chạy thận nhân tạo
Trong quá trình chạy thận nhân tạo, các vấn đề với đường vào mạch máu có thể xảy ra và đây là lý do phổ biến nhất khiến người bệnh cần đến bệnh viện để điều trị bằng phương pháp này.
Bất kỳ loại tiếp cận mạch máu nào cũng có thể gây ra các biến chứng như:
1. Tắc nghẽn mạch máu
Nếu lưu lượng máu kém hoặc xảy ra tắc nghẽn do cục máu đông hoặc vết sẹo, có thể khiến các phương pháp điều trị không hoạt động. Lúc này, người bệnh có thể phải thực hiện thêm các thủ tục thay thế hoặc sửa chữa các phương pháp hiện tại để việc điều trị trở lại bình thường.
2. Hạ huyết áp
Những thay đổi đột ngột về cân bằng nước và hóa chất trong cơ thể trong quá trình điều trị có thể gây ra tình trạng giảm huyết áp đột ngột (hạ huyết áp). Hạ huyết áp có thể gây ra chóng mặt, mệt mỏi, ngất xỉu, đau bụng hoặc yếu cơ. Bác sĩ có thể thay đổi giải pháp lọc máu để giúp người bệnh tránh khỏi các vấn đề này.
3. Mất máu
Người bệnh có thể bị mất máu nếu kim đâm ra khỏi chỗ tiếp cận hoặc một ống bị tuột ra khỏi bộ lọc máu.
Để ngăn ngừa tình trạng mất máu, các máy lọc máu cần có một máy dò rò rỉ máu để đặt chuông báo động. Bác sĩ có mặt kịp thời để xử lý và khắc phục sự cố nhằm đảm bảo an toàn cho người bệnh.
Nên làm gì giữa các đợt chạy thận nhân tạo?
Bác sĩ Tạ Phương Dung cho biết, ngoài các biến chứng kể trên thì người bệnh cũng dễ gặp phải các tác dụng phụ do quá trình chạy thận nhân tạo gây ra và cần vài tháng mới có thể thích nghi được. Để hạn chế các tác dụng phụ trong quá trình chạy thận, người bệnh cần uống thuốc đủ liều theo chỉ định và nên tuân theo một kế hoạch ăn uống nghiêm ngặt, theo sự tư vấn của bác sĩ chuyên khoa.
Theo đó, ngoài vấn đề cân bằng lượng nước bổ sung vào cơ thể (nước uống, canh, nước phở, hủ tíu… và nước thải như nước tiểu, mồ hôi), những thực phẩm người chạy thận cần hạn chế trong quá trình điều trị bao gồm:
Natri (muối)
Nạp thực phẩm và đồ uống chứa nhiều natri sẽ gây hại cho thận và khiến cho quá trình lọc máu khó khăn hơn. Các thực phẩm chứa nhiều natri thường có trong các thực phẩm hàng ngày bao gồm:
Đồ ăn chế biến sẵn: Các loại thịt chế biến sẵn như xúc xích, thịt nguội, gà muối, thịt muối, gà rán, thịt nướng…
Các loại mắm: Rất nhiều loại mắm mặn thường được dùng trong các bữa ăn hàng ngày của người Việt như nước mắm, mắm tôm, mắm cá, mắm ruốc, mắm tép…
Các món kho: Cá kho, thịt kho, tôm rang, gà kho…
Đố uống: Chocolate nóng chứa tới 161mg natri, khoảng 7% lượng muối ăn theo khuyến nghị. Hoặc các loại nước giải khát bù muối khoáng cũng chứa lượng natri lớn.
Thức ăn nhiều phốt pho
Nếu nồng độ phốt pho trong máu tăng sẽ gây ra rối loạn chuyển hóa canxi làm hại xương và thận. Theo đó, người bệnh cần tránh ăn các thực phẩm chứa nhiều phốt pho như:
- Da, ruột (lòng) gia súc và gia cầm, cá
- Sữa và các sản phẩm từ sữa
- Lòng đỏ trứng
- Các loại hạt và quả hạch
- Hoa quả sấy khô
- Các loại đậu
- Các loại hạt nguyên cám
- Khoai tây chiên, nướng
- Tỏi
- Các loại đồ uống có ga
Thức ăn giàu sắt
Bệnh suy thận thường kèm theo thiếu máu, do đó bổ sung các thực phẩm giàu chất sắt sẽ giúp tăng hồng cầu máu và cải thiện tình trạng mệt mỏi.
Các thực phẩm giàu sắt tốt cho người bệnh thận chẳng hạn như:
- Kiều mạch
- Hạt mắc ca
- Ức gà bỏ da

Bên cạnh đó, người bệnh nên thêm protein vào chế độ ăn uống vì chạy thận nhân tạo thường loại bỏ protein nên có thể khiến cơ thể bị thiếu hụt chất này; Chọn thực phẩm có lượng kali phù hợp; Uống vitamin dành cho người bị suy thận; Thêm calo lành mạnh vào chế độ ăn uống để lấy lại cảm giác ngon miệng. “Việc ăn đúng loại thực phẩm có thể giúp người bệnh cảm thấy tốt hơn khi chạy thận nhân tạo. Người bệnh nên nhờ bác sĩ chuyên khoa tư vấn dinh dưỡng và chế độ ăn hợp lý với bệnh trạng để hỗ trợ tốt cho quá trình điều trị”.
Quy trình chạy thận nhân tạo
Tiếp cận mạch máu là cách để chạy thận nhân tạo. Theo đó, trước khi chạy thận nhân tạo, người bệnh sẽ được làm phẫu thuật nối thông động tĩnh mạch nhằm tăng lưu thông máu đến máy chạy thận và dòng chảy từ máy trở lại cơ thể.
Có 3 phương pháp tiếp cận mạch máu như sau:
1. Lỗ rò động tĩnh mạch (FAV)
Một lỗ rò AV được tạo ra bằng cách nối động mạch và tĩnh mạch trong cánh tay của người bệnh. Thông thường, phẫu thuật này sẽ được thực hiện ở bên cánh tay không thuận nhằm hạn chế gây ảnh hưởng đến việc sinh hoạt của người bệnh. Phẫu thuật cần chờ sau 6 tuần để lỗ rò phục hồi mới có thể bắt đầu chạy thận nhân tạo.
2. AV ghép
AV ghép là giải pháp thay thế trong trường hợp các mạch máu của người bệnh quá nhỏ, không thể tạo được lỗ rò AV. Phương pháp này được thực hiện bằng cách bác sĩ dùng một ống nhựa tổng hợp để tạo ra một đường dẫn giữa động mạch và tĩnh mạch dưới da cánh tay của người bệnh và sau khoảng 2 tuần thì có thể bắt đầu chạy thận nhân tạo.
So với phương pháp lỗ rò AV thì phẫu thuật này có ưu điểm là giúp người bệnh được chạy thận sớm hơn. Tuy nhiên, ghép AV sẽ không bền như lỗ rò AV, cứ sau vài năm, người bệnh sẽ phải thay một mảnh ghép mới. Và trong khi sử dụng ghép AV để chạy thận nhân tạo, người bệnh sẽ phải đến bệnh viện thường xuyên để bác sĩ kiểm tra mảnh ghép nhằm đảm bảo nó vẫn mở và hoạt động tốt.
3. Ống thông tĩnh mạch trung ương
Phương pháp này thường được áp dụng trong trường hợp cần chạy thận nhân tạo khẩn cấp. Bác sĩ sẽ đặt một ống thông bằng nhựa mềm trong tĩnh mạch lớn ở dưới xương đòn, cổ hoặc khu vực gần háng người bệnh.
Nếu chỗ tiếp cận là một lỗ rò hoặc vết ghép AV, khi bắt đầu mỗi lần điều trị, bác sĩ sẽ đặt hai cây kim vào chỗ tiếp cận. Các kim này được nối với các ống mềm dẫn đến máy lọc máu. Máu sẽ đi đến máy qua một trong các ống, được làm sạch trong bộ lọc và trở lại cơ thể qua ống kia. Nếu đường vào là một ống thông, nó có thể được kết nối trực tiếp với các ống lọc máu mà không cần sử dụng kim.
Trong 3 phương pháp kể trên thì lỗ rò nên được coi là lựa chọn đầu tiên vì nó thường bền hơn và ít gây ra nguy cơ nhiễm trùng hoặc đông máu. Đối với một số người bệnh không thể tạo được lỗ rò do mạch máu quá nhỏ thì phương pháp ghép nên là lựa chọn thứ hai để tiếp cận.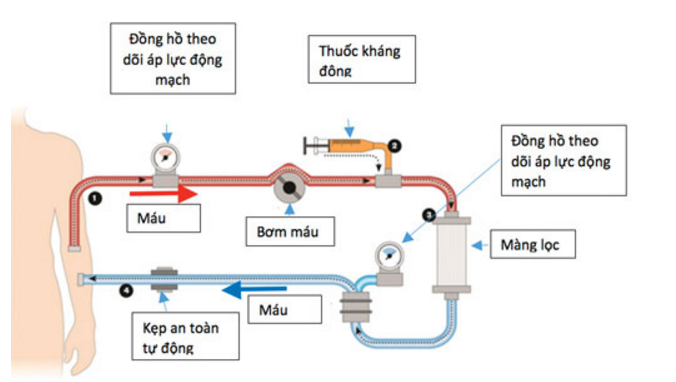
Quy trình chạy thận nhân tạo nên được thực hiện tại bệnh viện để tránh nguy cơ xảy ra các biến chứng như nhiễm trùng máu, đông máu, ngất xỉu
Hướng dẫn chăm sóc các dụng cụ chạy thận nhân tạo
Người bệnh cần chăm sóc các dụng cụ như lỗ rò, mảnh ghép, ống thông theo hướng dẫn của bác sĩ để đảm bảo chúng hoạt động tốt trong quá trình chạy thận. Người bệnh nên chăm sóc như sau:
1. Lỗ rò hoặc mảnh ghép
- Rửa bằng xà phòng diệt khuẩn mỗi ngày và trước khi lọc máu.
- Không gãi da hoặc lấy vảy.
- Kiểm tra mẩn đỏ, cảm giác nóng quá mức hoặc bắt đầu nổi mụn trên bất kỳ vùng da nào bạn tiếp cận.
- Nhờ bác sĩ xoay kim khi bạn điều trị lọc máu.
2. Ống thông
- Giữ băng vệ sinh sạch sẽ và khô ráo.
- Đảm bảo khu vực tiếp cận được làm sạch và cần được bác sĩ thay băng sau mỗi buổi lọc máu.
- Nên trữ một bộ dụng cụ thay băng khẩn cấp ở nhà, phòng trường hợp bạn cần thay băng giữa các lần điều trị.
- Không bao giờ mở ống thông ra ngoài không khí.
Lời khuyên của bác sĩ đối với người chạy thận nhân tạo
BS.CKII Tạ Phương Dung khuyên, người bệnh nên chú ý tới việc bảo vệ cổng tiếp xúc trên cánh tay của mình. Ngoài việc kiểm tra đường vào mỗi ngày thì bạn cũng nên chú ý tới các vấn đề sau:
- Kiểm tra lưu lượng máu: Việc này cần thực hiện nhiều lần mỗi ngày bằng cách cảm nhận sự rung động (giống như chúng ta sờ vào cạnh tủ lạnh). Nếu bạn không cảm thấy điều này, hoặc nếu có sự thay đổi thì cần gọi ngay cho bác sĩ..
- Không mặc quần áo bó sát hoặc đeo trang sức trên cánh tay tiếp cận.
- Không mang bất cứ vật gì nặng hoặc làm bất cứ điều gì gây áp lực cho việc ra vào của máu.
- Không được nằm gối đầu lên cánh tay tiếp cận.
- Không để bất kỳ ai lấy máu từ cánh tay tiếp cận.
- Chỉ ấn nhẹ vào chỗ tiếp cận sau khi rút kim ra, bởi vì quá nhiều áp lực sẽ làm ngừng dòng chảy của máu qua đường vào.
- Nếu bạn bị chảy máu đột ngột sau khi lọc máu, hãy dùng khăn sạch hoặc băng gạc ấn nhẹ lên vị trí kim tiêm. Nếu máu không ngừng chảy trong 30 phút, hãy gọi ngay cho bác sĩ.
- Nếu bị nhiễm trùng máu, bạn có thể dùng kháng sinh theo chỉ định của bác sĩ.
- Nếu có cục máu đông trong ống thông, bạn phải đến bệnh viện để điều trị.
Nguồn: HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH










